Żyjemy w czasach, kiedy postęp technologiczny zmienia oblicze niemal każdej dziedziny życia, a opieka medyczna stoi na czołowym froncie tej transformacji. Rewolucja technologiczna w medycynie nie tylko oferuje nowe sposoby leczenia i diagnozowania chorób, ale także przekształca relacje między pacjentami a systemami opieki zdrowotnej, otwierając nowe możliwości dla personalizowanej i dostępnej na odległość opieki.
Niespotykany dotąd poziom innowacji technologicznych, od telemedycyny po zaawansowane metody biotechnologiczne, obiecuje znacznie poprawić jakość życia pacjentów oraz efektywność i bezpieczeństwo procedur medycznych. Z jednej strony, pacjenci zyskują dostęp do lepszej opieki, niezależnie od ich geograficznej lokalizacji. Z drugiej, lekarze i badacze otrzymują potężne narzędzia, które mogą pomóc w szybszym identyfikowaniu i leczeniu chorób, co jeszcze kilka lat temu wydawało się niemożliwe.
Jednak ta rewolucja nie jest pozbawiona wyzwań. Oprócz technicznych i operacyjnych aspektów implementacji nowych technologii, istnieją również istotne kwestie etyczne i regulacyjne. Wprowadzenie innowacji wymaga zatem nie tylko inwestycji finansowych, ale również rozwoju odpowiednich ram prawnych i etycznych, które będą wspierać odpowiedzialne korzystanie z nowych możliwości.
W tym dynamicznym i złożonym kontekście, rola nauki i technologii w opiece zdrowotnej staje się coraz bardziej znacząca, a zrozumienie ich potencjału i ograniczeń staje się kluczowe dla kształtowania przyszłości medycyny. Oto dlaczego, patrząc na przyszłość, musimy równoważyć nasze dążenie do innowacji z koniecznością zapewnienia, że postęp służy dobru wszystkich pacjentów, niezależnie od ich sytuacji życiowej.
Telechirurgia – operacje bez granic
Telechirurgia, często określana jako operacje na odległość, jest jedną z najbardziej obiecujących i jednocześnie wyzwaniem technologii w dzisiejszej medycynie. Umożliwiając specjalistom przeprowadzanie skomplikowanych procedur chirurgicznych z dowolnego miejsca na świecie, telechirurgia przekracza granice geograficzne, oferując dostęp do wysokiej jakości opieki chirurgicznej w regionach, gdzie dotychczas była ona ograniczona lub niedostępna.
Zaawansowane systemy robotyczne, będące sercem telechirurgii, umożliwiają chirurgom precyzyjne manipulowanie instrumentami z niezwykłą dokładnością, co jest kluczowe w delikatnych procedurach medycznych. Integracja szybkich połączeń internetowych oraz najnowszych osiągnięć w dziedzinie robotyki medycznej sprawia, że odległość między lekarzem a pacjentem staje się niemal nieistotna.
Pomimo tych niewątpliwych korzyści, telechirurgia niesie ze sobą również wyzwania, które muszą być rozwiązane, aby w pełni wykorzystać jej potencjał. Aspekty takie jak bezpieczeństwo połączeń danych, ryzyko awarii technicznych oraz potrzeba wyszkolenia personelu medycznego w obszarze obsługi zaawansowanych systemów robotycznych są kluczowe dla sukcesu telechirurgii. Ponadto, istotne są kwestie związane z odpowiedzialnością prawną i etyczną w przypadku komplikacji podczas operacji na odległość.
Jednakże, potencjał telechirurgii do przekształcania globalnej opieki zdrowotnej jest niepodważalny. Dostarczając ekspertyzę chirurgiczną w miejsca, gdzie brakuje specjalistów, telechirurgia ma szansę na zmniejszenie nierówności w dostępie do opieki zdrowotnej. Wyobraźmy sobie pacjentów w odległych lub niedostępnych regionach, którzy mogą otrzymać życie zmieniającą operację bez konieczności podróżowania do centrum medycznego.
Aby telechirurgia mogła osiągnąć swój pełny potencjał, niezbędne jest jednak ciągłe inwestowanie w badania i rozwój technologiczny, jak również rozwijanie międzynarodowych standardów bezpieczeństwa i etyki. Współpraca międzynarodowa oraz dialog międzykulturowy będą miały kluczowe znaczenie w przełamywaniu barier i promowaniu innowacji, które mogą przynieść korzyści pacjentom na całym świecie.
Telechirurgia, jako symbol medycyny przyszłości, jest nie tylko technologiczną nowinką, ale przede wszystkim obietnicą lepszej, bardziej dostępnej i sprawiedliwej opieki zdrowotnej dla wszystkich, niezależnie od miejsca ich zamieszkania. Jako społeczność globalna, mamy obowiązek wspierać rozwój takich technologii, które mają potencjał, aby realnie poprawić jakość życia ludzi na całym świecie.
Drukowanie organów 3D – przyszłość transplantologii
Drukowanie organów 3D stanowi jedną z najbardziej obiecujących innowacji w medycynie regeneracyjnej i transplantologii, oferując wizję przyszłości, w której brak dawców organów może stać się problemem przeszłości. Ta rewolucyjna technologia wykorzystuje techniki druku 3D do tworzenia żywych tkanek i organów, które mogą być spersonalizowane dla konkretnych pacjentów, potencjalnie eliminując ryzyko odrzucenia przeszczepu oraz znacznie skracając listy oczekujących na transplantacje.
Podstawą tej technologii jest wykorzystanie „bio-tuszu”, czyli specjalnie przygotowanej mieszanki żywych komórek, czynników wzrostu i biodegradowalnych materiałów, która jest następnie „drukowana” w trójwymiarowych strukturach, naśladujących naturalne organy ludzkie. Dzięki temu podejściu, możliwe jest odtworzenie skomplikowanej struktury organów, takich jak wątroba, nerkę czy nawet serce, z zachowaniem ich funkcjonalności.
Mimo że drukowanie organów 3D znajduje się wciąż w fazie eksperymentalnej, pierwsze sukcesy w tej dziedzinie już wskazują na jej ogromny potencjał. Naukowcy osiągnęli znaczące postępy, wytwarzając funkcjonalne fragmenty organów, takie jak zastawki serca czy fragmenty nerek, które mogą być wykorzystane do testowania leków lub jako część terapii regeneracyjnej.
Jednak, zanim drukowanie organów 3D stanie się powszechnie dostępną praktyką w transplantologii, konieczne jest pokonanie licznych wyzwań technicznych, etycznych i regulacyjnych. Precyzja i wierność odtworzenia struktur biologicznych, zapewnienie długoterminowej żywotności i funkcjonalności wydrukowanych organów, a także opracowanie skutecznych metod zapobiegania odrzuceniu przeszczepu, to tylko niektóre z kwestii, które wymagają dalszych badań.
Wyzwania etyczne i regulacyjne również nie mogą zostać zignorowane. Drukowanie organów 3D rodzi pytania dotyczące sprawiedliwego dostępu do tej technologii, ochrony danych biologicznych pacjentów oraz potencjalnych konsekwencji społecznych i ekonomicznych masowego wdrażania tych rozwiązań. Wymaga to międzynarodowej współpracy w dziedzinie ustawodawstwa i etyki, aby zapewnić, że korzyści płynące z drukowania organów 3D będą dostępne dla wszystkich pacjentów, niezależnie od ich sytuacji ekonomicznej czy geograficznej.
Pomimo tych wyzwań, drukowanie organów 3D ma potencjał, aby zrewolucjonizować transplantologię, oferując nowe nadzieje dla pacjentów na całym świecie. Inwestycje w badania i rozwój w tej dziedzinie, wspierane przez odpowiednie ramy regulacyjne i etyczne, mogą prowadzić do ery, w której transplantacja stanie się bardziej dostępna, bezpieczna i skuteczna, znacznie poprawiając jakość życia pacjentów potrzebujących przeszczepów.
Nanomedycyna – precyzja na poziomie komórkowym
Nanomedycyna, wykorzystująca nanotechnologię w celu diagnozowania, monitorowania i leczenia chorób, otwiera nowe perspektywy w medycynie personalizowanej. Dzięki możliwości operowania na poziomie molekularnym i komórkowym, nanomedycyna ma potencjał do rewolucjonizowania tradycyjnych metod leczenia, oferując terapie znacznie bardziej precyzyjne i mniej inwazyjne dla pacjenta.
Wykorzystanie nanocząstek i nanorobotów do celowanego dostarczania leków bezpośrednio do chorych komórek pozwala na znaczące ograniczenie skutków ubocznych typowych dla konwencjonalnych terapii. Takie ukierunkowane działanie nie tylko zwiększa efektywność leczenia, ale także minimalizuje ryzyko uszkodzenia zdrowych tkanek. W rezultacie, pacjenci mogą doświadczać mniej negatywnych reakcji na leczenie, co znacząco wpływa na poprawę ich jakości życia.
Jednym z najbardziej obiecujących zastosowań nanomedycyny jest walka z rakiem. Nanocząstki mogą być projektowane tak, aby selektywnie docierały do komórek nowotworowych, dostarczając terapię bezpośrednio do celu, co pozwala na bardziej skuteczne niszczenie guzów przy jednoczesnym ograniczeniu uszkodzeń otaczających zdrowych tkanek. Ponadto, nanotechnologia oferuje możliwości wczesnego wykrywania chorób na poziomie molekularnym, co może być kluczowe dla skutecznego leczenia wielu schorzeń.
Nanomedycyna znajduje zastosowanie również w regeneracji tkanek i inżynierii biomedycznej, gdzie nanomateriały mogą wspomagać odbudowę uszkodzonych tkanek i organów. Przykładowo, nanowłókna mogą być używane do tworzenia rusztowań, które naśladują naturalną strukturę tkanki i wspierają jej regenerację, otwierając nowe możliwości w leczeniu urazów oraz chorób degeneracyjnych.
Mimo ogromnego potencjału, nanomedycyna stoi przed wyzwaniami związanymi z bezpieczeństwem i toksycznością nanomateriałów. Długoterminowe skutki wprowadzania nanocząstek do organizmu ludzkiego są jeszcze nie w pełni zrozumiałe, co wymaga dalszych badań i rozwoju technologii monitorowania ich obecności i wpływu na zdrowie. Ponadto, kwestie regulacyjne dotyczące aprobaty i użycia nanomateriałów w medycynie wymagają jasnych i spójnych ram prawnych.
Wizja nanomedycyny, jako rewolucji w precyzyjnym leczeniu na poziomie molekularnym i komórkowym, jest niezwykle obiecująca. Przed nami jednak jeszcze długa droga w badaniach i rozwoju tej dziedziny, aby w pełni wykorzystać jej potencjał. Inwestycje w naukę o nanomateriałach, etyka stosowania nanotechnologii w medycynie oraz rozwój regulacji są kluczowe dla przyszłości nanomedycyny, która ma potencjał przynieść rewolucyjne zmiany w sposobie leczenia i diagnozowania chorób.
CRISPR – edycja genów a etyka
Technologia CRISPR-Cas9, stanowiąca przełom w dziedzinie biotechnologii, umożliwia precyzyjną edycję genów i otwiera nowe możliwości w leczeniu genetycznie uwarunkowanych chorób. Dzięki CRISPR możliwe jest dokonywanie zmian w DNA z niespotykaną dotąd dokładnością, co pozwala na korygowanie mutacji genetycznych odpowiedzialnych za takie schorzenia jak mukowiscydoza, talasemia czy nawet niektóre formy raka. Potencjał tej technologii do przynoszenia korzyści ludzkości jest ogromny, jednak równie dużo kontrowersji budzą kwestie etyczne związane z jej zastosowaniem.
Jednym z głównych wyzwań etycznych jest ryzyko niezamierzonych konsekwencji edycji genetycznej, włączając potencjalne wpływy na przyszłe pokolenia. Możliwość dokonywania zmian w linii zarodkowej, czyli w genach przekazywanych potomstwu, rodzi pytania o długoterminowe skutki takich działań. Nie jest jeszcze w pełni zrozumiałe, jak modyfikacje genetyczne wpłyną na ewolucję ludzkości i czy mogą pojawić się nieprzewidziane negatywne efekty.
Ponadto, CRISPR stawia pytania o granice ingerencji w ludzkie życie. Możliwość „projektowania” cech genetycznych otwiera debatę na temat tzw. eugeniki nowej generacji, gdzie dostęp do edycji genetycznej mógłby zostać ograniczony przez czynniki ekonomiczne, prowadząc do powstania nierówności społecznych. Dylematy dotyczące tego, które cechy są „pożądane” i kto powinien o tym decydować, są niezwykle złożone i wymagają szerokiej, międzynarodowej dyskusji.
Kwestie etyczne związane z CRISPR dotyczą również zgody pacjenta i jego prawa do informacji. W przypadku edycji genów, pacjenci muszą być w pełni świadomi potencjalnych ryzyk i korzyści, co stawia przed lekarzami i badaczami nowe wyzwania komunikacyjne.
W odpowiedzi na te wyzwania, naukowcy, etycy, prawnicy i decydenci polityczni na całym świecie prowadzą intensywne debaty na temat odpowiednich ram regulacyjnych dla edycji genetycznej. Istotne jest stworzenie jasnych wytycznych, które pozwolą na bezpieczne i etyczne wykorzystanie CRISPR, jednocześnie zapobiegając nadużyciom i negatywnym konsekwencjom społecznym.
Opracowanie międzynarodowych standardów i regulacji, które będą respektować różnorodność kulturową i etyczną, jest kluczowe dla odpowiedzialnego rozwoju i stosowania edycji genetycznej. Dążenie do konsensusu w kwestiach etycznych i moralnych związanych z CRISPR-Cas9 będzie wymagało otwartości, dialogu i współpracy na niespotykaną dotąd skalę.
CRISPR-Cas9 niesie ze sobą obietnicę znaczących postępów w medycynie, ale również zobowiązuje społeczność międzynarodową do głębokiej refleksji nad kierunkiem, w jakim chcemy podążać jako gatunek. Ważne, aby w tej podróży kierować się nie tylko dążeniem do osiągnięcia nowych możliwości, ale również odpowiedzialnością za przyszłe pokolenia.
Sztuczna inteligencja w medycynie – nowe horyzonty i wyzwania
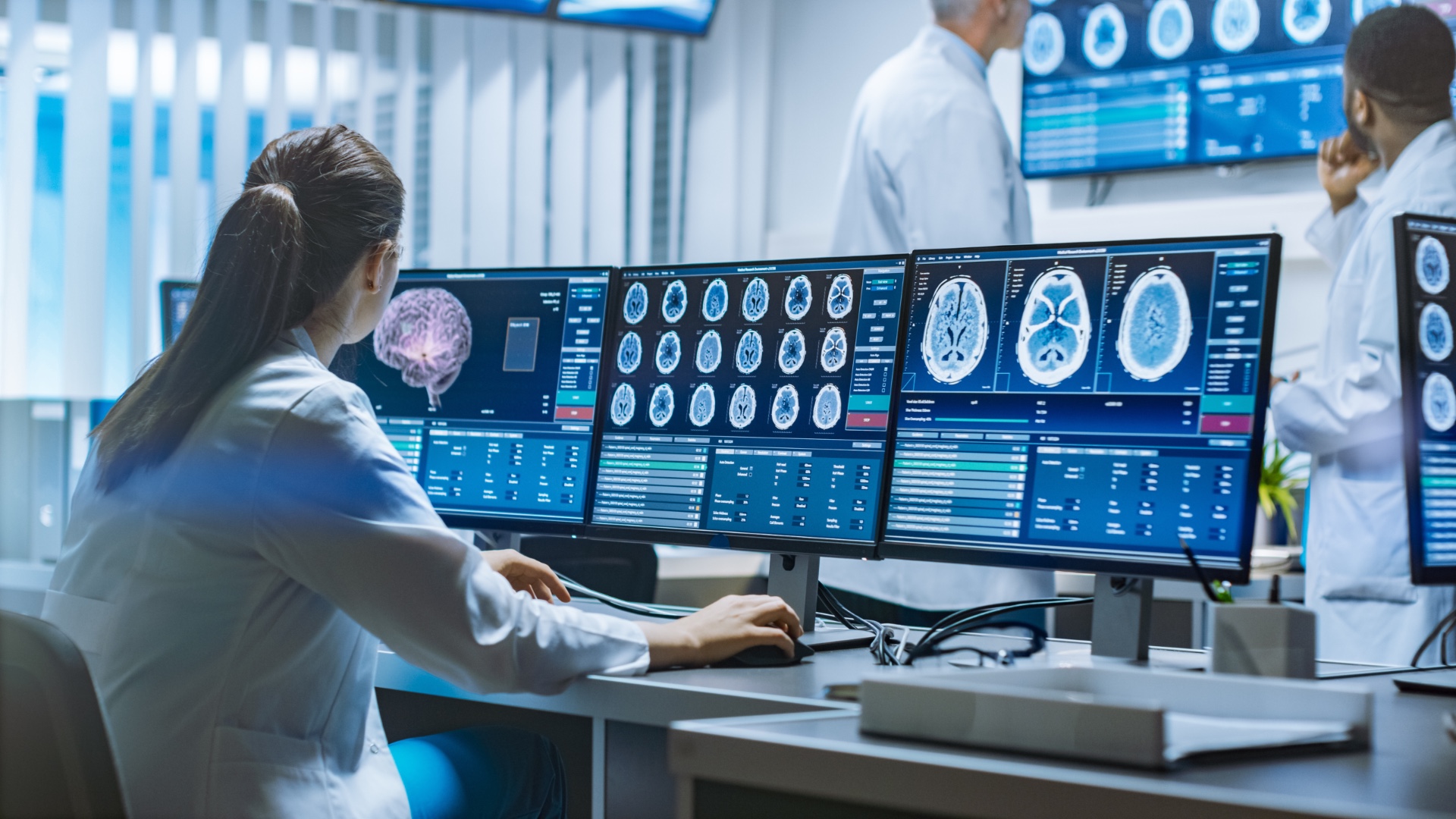
Sztuczna inteligencja (AI) w medycynie otwiera nowe możliwości w zakresie diagnostyki, leczenia i zarządzania opieką zdrowotną. Wykorzystując zaawansowane algorytmy uczenia maszynowego i przetwarzania dużych zbiorów danych, AI może pomóc w identyfikacji wzorców i zależności niewidocznych dla ludzkiego oka. Od personalizowanej medycyny i precyzyjnej diagnostyki po automatyzację procesów administracyjnych i wsparcie decyzji klinicznych, potencjał AI w przekształcaniu sektora zdrowia jest ogromny.
Jednym z najbardziej obiecujących zastosowań AI jest zdolność do wczesnego rozpoznawania chorób, takich jak nowotwory, choroby serca czy neurodegeneracyjne, na podstawie obrazowania medycznego i danych biometrycznych. Algorytmy AI mogą analizować tysiące obrazów w krótkim czasie, identyfikując subtelne zmiany, które mogą wskazywać na wczesne stadia choroby. Dzięki temu lekarze mogą podejmować decyzje o leczeniu szybciej i bardziej celnie, co znacząco zwiększa szanse na powodzenie terapii.
AI ma również kluczowe znaczenie w rozwoju spersonalizowanych terapii. Analizując dane genetyczne pacjentów i ich reakcje na leki, algorytmy mogą pomóc w opracowaniu indywidualnych planów leczenia, dostosowanych do unikalnych cech genetycznych i potrzeb każdego pacjenta. To podejście nie tylko zwiększa efektywność terapii, ale również minimalizuje ryzyko skutków ubocznych.
Pomimo tych korzyści, wykorzystanie AI w medycynie wiąże się z wyzwaniami etycznymi, prawnymi i technologicznymi. Zagadnienia prywatności i bezpieczeństwa danych są szczególnie istotne, biorąc pod uwagę wrażliwość informacji zdrowotnych. Wymaga to opracowania zaawansowanych systemów ochrony danych, które zapewnią pacjentom bezpieczeństwo i prywatność ich informacji.
Kolejnym wyzwaniem jest interpretowalność decyzji podjętych przez algorytmy AI. W medycynie, gdzie decyzje mają bezpośredni wpływ na życie i zdrowie pacjentów, kluczowe jest, aby lekarze mogli zrozumieć i zweryfikować rekomendacje generowane przez AI. To podnosi kwestię „czarnej skrzynki” w uczeniu maszynowym, gdzie procesy decyzyjne algorytmu nie są w pełni przejrzyste.
Ponadto, istnieje ryzyko nierównego dostępu do technologii opartych na AI, co może pogłębiać istniejące nierówności w dostępie do opieki zdrowotnej. Zapewnienie równego dostępu do korzyści płynących z AI wymaga globalnej współpracy i inwestycji w infrastrukturę zdrowotną w mniej rozwiniętych regionach.
Infrastruktura technologiczna i etyczne rozważania
W erze, gdy technologia coraz głębiej wkracza w dziedzinę opieki zdrowotnej, rozwój odpowiedniej infrastruktury technologicznej oraz uwzględnienie etycznych rozważań stają się kluczowe dla zapewnienia, że postęp służy dobru wszystkich pacjentów. Wykorzystanie telechirurgii, druku 3D organów, nanomedycyny, edycji genetycznej CRISPR oraz sztucznej inteligencji w medycynie zwiastuje nową erę w diagnostyce, leczeniu i zarządzaniu opieką zdrowotną. Jednak te innowacje wymagają nie tylko zaawansowanej infrastruktury technicznej, ale również przemyślanych ram etycznych i regulacyjnych, aby mogły być wdrażane bezpiecznie i sprawiedliwie.
Infrastruktura technologiczna, niezbędna do wsparcia tych innowacji, musi obejmować zaawansowane systemy IT, bezpieczne bazy danych, szybkie łącza internetowe oraz specjalistyczne sprzęty i laboratoria. Dostęp do takiej infrastruktury umożliwia nie tylko realizację zaawansowanych procedur medycznych i badań, ale także zapewnia bezpieczeństwo danych pacjentów oraz ich prywatność. Ponadto, rozwój tej infrastruktury powinien iść w parze z globalnymi staraniami na rzecz zmniejszenia nierówności w dostępie do opieki zdrowotnej, tak aby korzyści płynące z postępu technologicznego były dostępne dla wszystkich, niezależnie od ich położenia geograficznego czy statusu ekonomicznego.
Etyczne rozważania dotyczące nowych technologii w medycynie obejmują zagadnienia prywatności, zgody na leczenie, równości dostępu do opieki oraz potencjalnych długoterminowych skutków technologii na zdrowie i społeczeństwo. Debata na temat etyki w medycynie musi być prowadzona w sposób otwarty i inkluzjwny, angażując pacjentów, lekarzy, naukowców, etyków i decydentów. Tylko poprzez współpracę i dialog można opracować wytyczne i regulacje, które będą wspierać odpowiedzialny rozwój i wdrażanie innowacji medycznych.
Wreszcie, kluczowe jest, aby każda nowa technologia była wdrażana z myślą o dobru pacjenta. Oznacza to nie tylko zapewnienie bezpieczeństwa i skuteczności procedur, ale również dbałość o aspekty humanistyczne opieki zdrowotnej. Technologia powinna wzmacniać, a nie zastępować ludzki element w medycynie, zachowując empatię, zrozumienie i indywidualne podejście do każdego pacjenta.